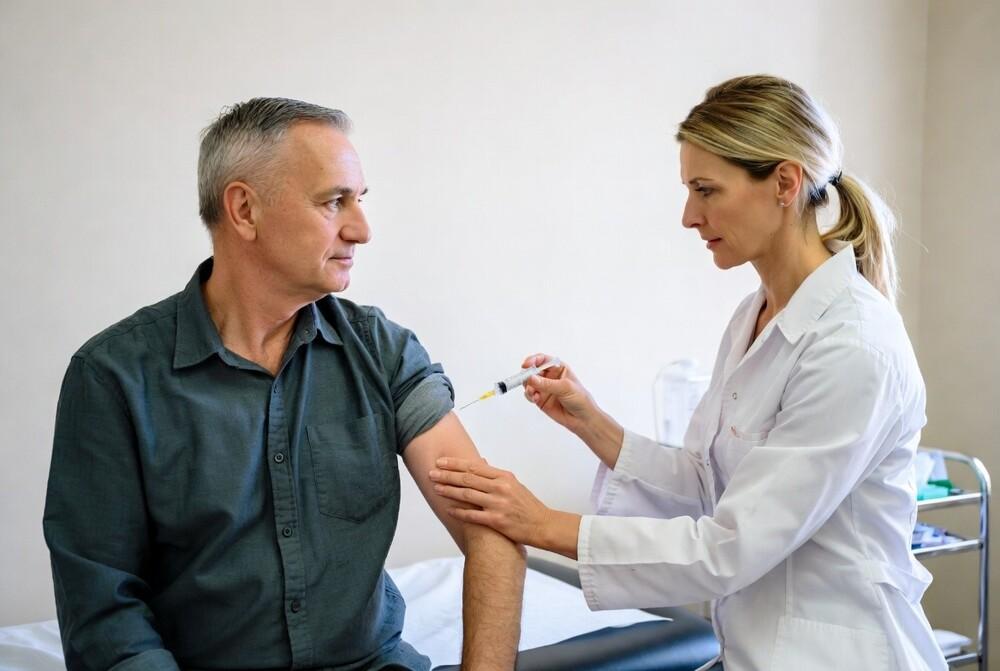
В Национальном медицинском исследовательском центре радиологии имени А. Ф. Цыба (филиал имени П. А. Герцена) 1 апреля 2026 года 60-летнему жителю Курской области ввели первую дозу персонализированной противоопухолевой мРНК-вакцины «Неоонковак». Пациент, у которого меланому кожи диагностировали в 2021 году, уже прошел хирургическое лечение. В 2025-м болезнь прогрессировала с поражением лимфатических узлов, потребовалась повторная операция. Сейчас он находится в процессе иммунотерапии, но риск дальнейшего развития заболевания остается высоким. Момент введения препарата прошел спокойно, в присутствии специалистов, понимающих значение этого шага для отечественной онкологии.
Это событие знаменует переход от привычного «лечить болезнь» к принципиально иному подходу: обучать организм самостоятельно распознавать и уничтожать опухолевые клетки. Вакцина создана индивидуально под конкретного пациента на основе молекулярно-генетических характеристик его опухоли. Разрешение Минздрава России на клиническое применение технологии было выдано в ноябре 2025 года. Почему прорыв произошел именно сейчас? Десятилетия фундаментальных исследований, опыт разработки мРНК-вакцин против COVID-19 и консолидация усилий ведущих научных центров сделали возможным переход от лабораторных разработок к реальной клинической практике.
История иммунотерапии рака началась более века назад. Американский хирург Уильям Коли в конце XIX века заметил, что у некоторых пациентов с неоперабельными саркомами опухоли регрессировали после тяжелых бактериальных инфекций. В 1893 году он впервые применил «токсин Коли» — смесь убитых нагреванием бактерий Streptococcus pyogenes и Serratia marcescens — для стимуляции иммунного ответа. За последующие десятилетия Коли ввел препарат более чем тысяче больных, добившись в ряде случаев длительных ремиссий. Его работы заложили основу понимания, что иммунитет можно направить против рака.
В XX веке онкология развивалась преимущественно через агрессивные методы: химиотерапию и лучевую терапию, которые уничтожали опухоль, но одновременно повреждали здоровые ткани. Позднее появились таргетные препараты, действующие точно по молекулярным мишеням. В России важную роль сыграли технологии, отработанные в Национальном исследовательском центре эпидемиологии и микробиологии имени Н. Ф. Гамалеи. Платформа мРНК, успешно примененная при создании вакцин против COVID-19, стала фундаментом для онковакцин. Совместный проект НМИЦ радиологии, Центра Гамалеи и НМИЦ онкологии имени Н. Н. Блохина объединил компетенции в онкологии, производстве мРНК-препаратов и биоинформатике. Именно этот консорциум позволил довести идею до клинического применения.
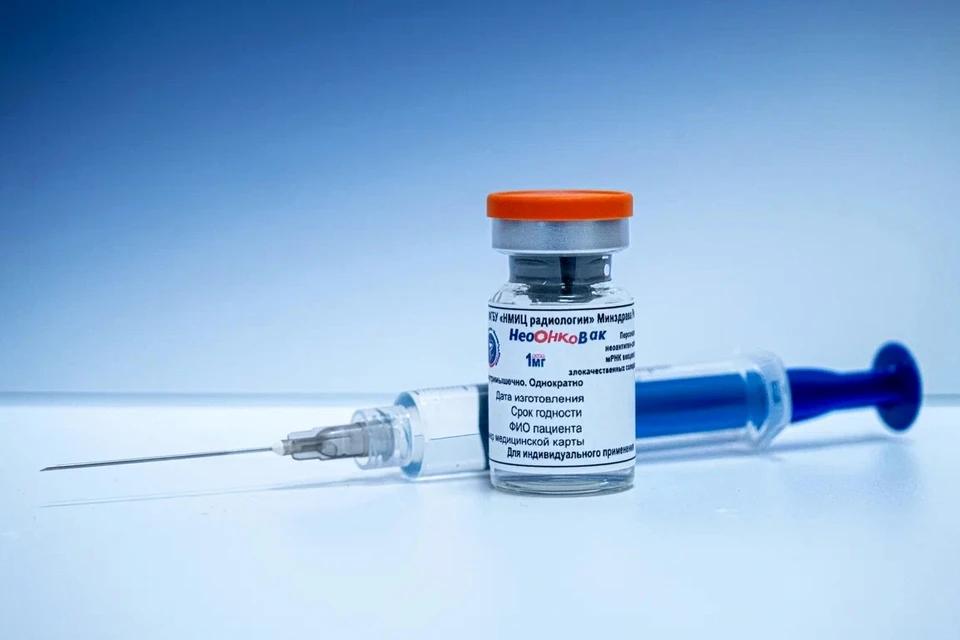
Суть метода заключается в создании аутовакцины — полностью индивидуального препарата. Из биоматериала опухоли пациента извлекают информацию о специфических мутациях. С помощью биоинформатических алгоритмов вычисляют неоантигены — уникальные «метки» раковых клеток, которые иммунная система должна научиться распознавать. На их основе синтезируют мРНК, которая, попадая в организм, заставляет клетки производить эти антигены. В результате Т-лимфоциты получают «фоторобот» врага и начинают целенаправленно атаковать опухоль, включая микроскопические очаги. Препарат вводится в комбинации с ингибиторами контрольных иммунных точек. Схема: инъекции в 1-й, 8-й и 15-й дни с нарастающей дозировкой, далее каждые 21 день, всего до девяти введений. Это напоминает обновление антивирусной базы данных: организм — как компьютерная система, а вакцина — свежая сигнатура угрозы.
В глобальном контексте Россия развивает технологию параллельно с ведущими мировыми центрами. Компании BioNTech и Moderna проводят клинические испытания собственных мРНК-вакцин против меланомы, сочетая их с иммунотерапией и демонстрируя положительные результаты в снижении риска рецидива. Наша разработка не копирует зарубежные аналоги, а опирается на отечественный опыт производства мРНК-препаратов и онкологическую экспертизу. Успех в лечении меланомы открывает перспективы для адаптации подхода к другим опухолям с высоким уровнем мутаций.
Персонализированные технологии могут повлиять и на смежные области медицины, где требуется точная настройка иммунного ответа. Этическая сторона вопроса касается доступности. Поскольку каждая вакцина изготавливается индивидуально в GMP-лабораториях, масштабирование производства требует значительных ресурсов. Правительство России по поручению Председателя Правительства уже работает над включением технологии в программу государственных гарантий, чтобы она стала доступной пациентам по медицинским показаниям, а не только элитарной опцией.
При этом сохраняется сдержанный оптимизм. Опухоль — сложный и коварный противник, способный мимикрировать и уклоняться от иммунного надзора. Вакцина «Неоонковак» не является панацеей и пока применяется только при меланоме кожи у взрослых — в неоперабельной или метастатической форме, а также в адъювантном режиме после хирургии, обязательно в комбинации с другими методами. Это лишь начало клинической практики. Необходимы долгосрочные наблюдения за пациентами, анализ эффективности и безопасности, оценка влияния на общую выживаемость.
Возвращаясь к первому пациенту, его история становится символом нового этапа в онкологии — эпохи персонализации. То, что раньше было стандартным протоколом для всех, теперь подстраивается под конкретного человека. Рак постепенно перестает быть безусловным приговором и может переходить в категорию контролируемых хронических заболеваний. Мы находимся на пороге времени, когда победа над ним перестанет восприниматься как отдаленная перспектива.